المقدمة
يتميز التهاب الشرايين تاكاياسو (TAK) بالتهاب حبيبي يصيب الشرايين الكبيرة، مما يؤدي إلى تضيق أو انسداد هذه الشرايين. غالباً ما يصيب هذا المرض النساء الشابات في العقدين الثاني والثالث من العمر. على الرغم من أن السبب الدقيق للمرض غير معروف، يُعتقد أن هناك عوامل جينية وبيئية تلعب دوراً في حدوثه.
عرض الحالة
التاريخ الطبي
رجل يبلغ من العمر 42 عاماً قدم إلى العيادة بشكوى من ألم بطني بعد تناول الطعام وفقدان وزن كبير يزيد عن 30 كغ خلال ثلاثة أشهر. كما أفاد بوجود ترفع حروري طفيف، فقدان شهية، وتعب عام. أشار المريض أيضاً إلى عرج متقطع في الطرف السفلي الأيسر وضعف في الطرفين العلويين.
السوابق المرضية: داء كرون.
السوابق الدوائية: Mesalazine
لا يوجد سوابق جراحية أو تحسسية أو وراثية مهمة. لدى المريض تاريخ تدخين لمدة 15 عاماً وليس مدمناً على الكحول. تلقى جميع اللقاحات الروتينية بالإضافة إلى لقاح COVID-19 قبل ثلاث سنوات.
الفحص السريري:
كان المريض في حالة إنهاك شديد، مدنف، وحرارته 37.0 درجة مئوية، ونبضه 76 في الدقيقة في الطرف العلوي الأيمن مع غياب النبض في الطرف العلوي الأيسر. كانت قراءة ضغط الدم 120/70 ملم زئبق في الطرف العلوي الأيمن و80/60 في الطرف العلوي الأيسر. شملت النتائج الأخرى سماع نفخة فوق الشريان الأبهر البطني وغياب النبض في الطرف العلوي الأيسر والسفلي الأيمن. كان الفحص العصبي طبيعياً.
الاستقصاءات
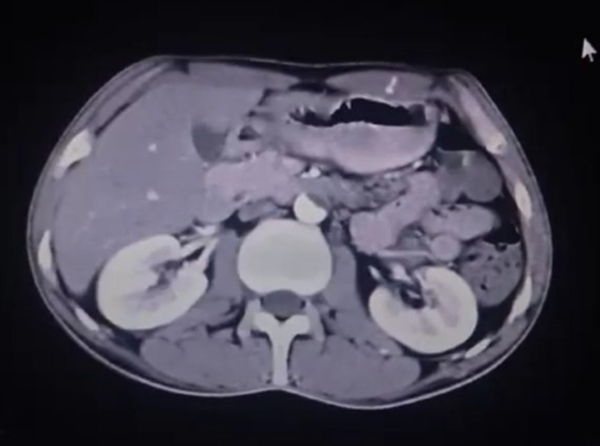
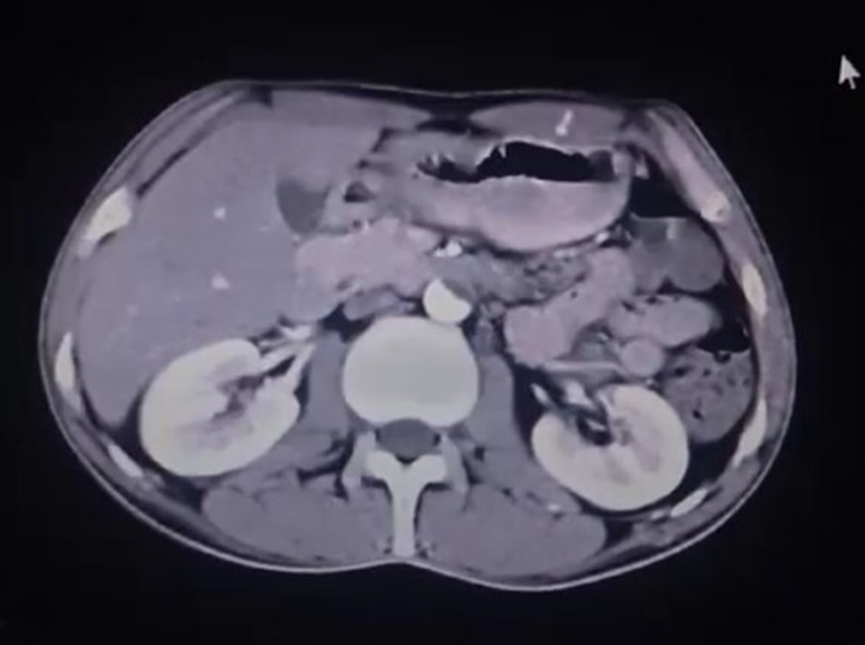
أظهرت التحاليل المخبرية ارتفاع CRP بمقدار 10 ملغ/ل وارتفاع سرعة التثفل ESR حيث كانت 60 ملم/ساعة. كشفت دراسات التصوير، بما في ذلك التصوير المقطعي المحوسب، عن تضييق في الشريان الأبهر وتضيق شديد في العديد من الشرايين الكبيرة.
التشخيص
تم تشخيص المريض بناءً على الأعراض السريرية ونتائج التصوير، بداء تاكاياسو.
التدبير:
تم بدء العلاج بالجرعات العالية من البريدنيزون (60 ملغ يومياً) والأزاثيوبرين (50 ملغ مرتين يومياً)، مع خطة لزيادة الجرعات تدريجياً.
المتابعة
في المتابعة لمدة 15 يوم، أبلغ المريض عن تحسن في الألم البطني. وتحسنت كل من الآلام البطنية والعرج بشكل كبير بعد 30 يوماً
المناقشة
التهاب الشرايين تاكاياسو هو مرض التهابي مزمن قد يؤدي إلى مضاعفات كبيرة إذا لم يُشخص ويُعالج بشكل صحيح. تتنوع الأعراض السريرية بشكل كبير، مما قد يؤدي غالباً إلى تأخير في التشخيص. لذا، فإن التشخيص المبكر والعلاج المناسب هما أمران ضروريان لمنع حدوث مضاعفات مثل أمهات الدم الشريانية والتضيق الشديد للشرايين.
الوبائيات:
التهاب الشرايين تاكاياسو هو مرض التهابي مزمن نادر يصيب في المقام الأول الشرايين الكبيرة، وخاصة الشريان الأبهر وفروعه الرئيسية. تختلف وبائيات التهاب الشرايين تاكاياسو عبر المناطق المختلفة: – يُقدر معدل الإصابة بالتهاب الشرايين تاكاياسو بنحو 1-2 لكل مليون في اليابان و2.2 لكل مليون في الكويت،[1] ويُقدر معدل انتشار التهاب الشرايين تاكاياسو في الغرب الأوسط للولايات المتحدة بنحو 8.4 لكل مليون نسمة.[2] يؤثر التهاب الشرايين تاكاياسو بشكل أساسي على الإناث (80-90%) ويظهر عادةً بين سن 10 و40 عام.[3]
الفيزيولوجيا المرضية:
لا يزال السبب الدقيق في التهاب الأوعية الدموية غير واضح، ولكن يُشتبه في أن الاستعداد الوراثي والآليات المناعية تلعب دوراً هاما. يُظهر علم الأمراض النسيجي عادةً التهاباً حبيبياً مع غلبة الخلايا التائية السامة. يتميز التهاب الأوعية الدموية بالالتهاب المناعي الذاتي، وإعادة تشكيل الأوعية الدموية، وخلل في وظائف البطانة.[3] يتطور المرض عبر ثلاث مراحل (مرحلة نشطة ومرحلة مزمنة ومرحلة شفاء)، ولكل منها سمات سريرية مميزة.
الأعراض السريرية:
غالباً ما تكون الأعراض المبكرة لالتهاب الأوعية الدموية غير محددة، بما في ذلك الحمى وفقدان الوزن والتعب والصداع والضيق وآلام المفاصل والتعرق الليلي.[4] مع تقدم المرض، تظهر أعراض وعائية، مثل:
- العرج بالأطراف
- ضعف النبض أو غيابه
- اختلافات ضغط الدم بين الأطراف
- أصوات نفخة فوق الشرايين المصابة
- ارتفاع ضغط الدم (خاصة مع إصابة الشريان الكلوي)
- قلس الأبهر
- ظاهرة رينو
يمكن أن تحدث أيضاً أعراض عصبية مثل الصداع واضطرابات الرؤية والسكتة الدماغية والنوبات الإقفارية العابرة.
التشخيص:
قد يكون تشخيص التهاب الشرايين التاجية أمراً صعباً بسبب أعراضه السريرية غير المحدد والافتقار إلى اختبارات تشخيصية محددة. تلعب طرق التصوير المختلفة دوراً حاسماً في تشخيص TA، بما في ذلك:
- تصوير الأوعية الدموية (يعتبر المعيار الذهبي لتصور إصابة الشرايين وتقييم مدى المرض)
- تقنيات الموجات فوق الصوتية ودوبلر (لتقييم سماكة جدار الشرايين واكتشاف تشوهات التدفق)
- التصوير بالاندماج بين PET وMRI (للمواقع غير الشائعة مثل الشرايين الفقرية) [
معايير التشخيص
تشمل معايير التصنيف الخاصة بـ ACR-EULAR لمرض التهاب الشرايين تاكاياسو (TAK) العمر عند بدء المرض (أقل من 60 عاماً) ووجود دليل على التهاب الأوعية الدموية الكبيرة. بالإضافة إلى ذلك، يتم تخصيص نقاط إضافية استناداً إلى الأعراض السريرية ونتائج التصوير.[5]
| معايير التشخيص ACR-EULAR | |
| المتطلبات المطلقة | |
| العمر ≤ 60 عامًا وقت التشخيص | |
| دليل على التهاب الأوعية الدموية في التصوير | |
| المعايير السريرية | |
| الجنس المؤنث | 1 |
| خناق صدر أو ألم قلبي إكليلي | 2 |
| عرج في الطرفين العلويين أو السفليين | |
| نفخة فوق أحد الشرايين الكبيرة تحت الترقوة، أو الأبهر، أو السباتي، أو الكلوي، أو الإبطي، أو العضدي، أو الحرقفي | 2 |
| نقص في نبض شرايين الطرف العلوي الإبطي، العضدي، الكعبري | 2 |
| نقص في نبض أو غياب في الشريان السباتي أو مضض فوقه | 2 |
| فرق في الضغط الانقباضي بين الساعدين أكثر من 20 ملم ز | 1 |
| المعايير الشعاعية | |
| عدد المناطق التشريحية المصابة بتضيق أو انسداد أو أم دم مثبته بالتصوير الوعائي أو الإيكو اختر واحدة فقط | |
| إصابة منطقة شريانية واحدة | 1 |
| إصابة منطقتين شريانية | 2 |
| إصابة 3 مناطق شريانية أو أكثر | 3 |
| إصابة متناظرة لزوج من الشرايين مثبته بالتصوير السباتي، تحت الترقوة أو الشرايين الكلوية | 1 |
| إصابة الأبهر البطني مع إصابة الشرايين المساريقية أو الكلوية مثبتة بالتصوير | 3 |
| جمع الدرجات لعشرة بنود، إن وجدت. يلزم الحصول على درجة ≥ 5 نقاط لتصنيف التهاب الشرايين تاكاياسو. | |
التشخيص التفريقي
- متلازمة سرقة الشريان تحت الترقوة
- التهاب الأوعية الدموية المتعلق بالعدوى
- ورم خبيث
- انسداد الشرايين المساريقية الحاد
- التهاب الشرايين العقدي المتعدد (PAN)
- التهاب الشرايين ذو الخلايا العملاقة (GCA)
- تسلخ الأبهر
- التهاب الشرايين تاكاياسو (TAK)
- احتشاء مساريقي
التدبير
يتضمن تدبير داء تاكاياسو TA نهجاً متعدد التخصصات. ويهدف علاج التهاب الشرايين تاكاياسو (TAK) بشكل أساسي إلى تقليل الالتهاب ومنع تلف الأوعية الدموية.
يتضمن العلاج الأساسي استخدام الستيروئيدات القشرية بجرعات عالية، والتي تبدأ عادة بجرعة حوالي 1 ملغ/كغ يومياً. يتم تقليل هذه الجرعة تدريجياً مع تحسن الأعراض وانخفاض الالتهاب.
وتعتبر الأدوية المضادة للروماتيزم المعدلة للمرض (DMARDs) كحجر الأساس للعلاج الطبي.
مثبطات المناعة:
العلاج المركب: يمكن إضافة مثبطات المناعة مثل أزاثيوبرين Azathioprine أو ميثوتريكسات methotrexate إلى نظام العلاج في الحالات التي لا تكفي فيها الستيروئيدات القشرية وحدها، تساعد هذه العوامل على كبح الاستجابة المناعية بشكل أكبر وتقليل الاعتماد على الستيروئيدات القشرية.
مثبطات عامل نخر الورم (TNF): أظهرت أدوية مثل إنفليكسيماب Infliximab وإيتانيرسيبت Etanercept نتائج واعدة في المرضى الذين يعانون من التهاب الشرايين تاكاياسو المقاوم، وخاصة أولئك الذين لا يستجيبون بشكل كافٍ للستيروئيدات القشرية ومثبطات المناعة.
العوامل البيولوجية
مثبطات الإنترلوكين 6 (IL-6): ظهر عقار توسيليزوماب rheumatologics كخيار علاجي فعال لمرض تضيق الشرايين التاجية. وهو عبارة عن مضاد لمستقبلات الإنترلوكين 6 وقد ثبت أنه يحفز الشفاء لدى المرضى الذين لم يستجيبوا للعلاجات التقليدية. تشير الدراسات إلى أن عقار توسيليزوماب يمكن أن يؤدي إلى الشفاء التام في نسبة كبيرة من المرضى وله تأثير توفير الستيرويد، مما يسمح بتقليل جرعات الستيروئيدات القشرية.
مثبطات جانوس كيناز Janus Kinase Inhibitors: قد تكون هذه العوامل الأحدث مفيدة أيضًا في علاج تضيق الشرايين التاجية، على الرغم من أن استخدامها لا يزال قيد البحث. [6]
التدخلات الجراحية
في بعض الحالات، قد تكون التدخلات الجراحية ضرورية لمعالجة المضاعفات مثل تضيق الأوعية الدموية الشديد أو الانسداد. قد تشمل الإجراءات رأب الأوعية الدموية أو جراحة المجازات لاستعادة تدفق الدم في الأوعية المصابة بشدة.
تُستخدم الأدوية المضادة للروماتيزم المعدلة للمرض الاصطناعية والبيولوجية لتحفيز الشفاء والسيطرة على الالتهاب ومنع المضاعفات
المضاعفات
إذا تُركت دون علاج، يمكن أن تؤدي التهاب الشرايين تاكاياسو إلى مضاعفات كبيرة، مثل توسع الأوعية الدموية الشرياني وتضيق الشرايين الشديد، مما قد يؤدي إلى نقص تروية الأعضاء وارتفاع ضغط الدم والأحداث المهددة للحياة مثل احتشاء عضلة القلب أو السكتة الدماغية.
الخلاصة
تؤكد هذه الحالة على أهمية النظر في التهاب الشرايين تاكاياسو لدى المرضى الذين يعانون من أعراض نظامية ووعائية غير مفسرة. يمكن أن يؤدي التشخيص المبكر والعلاج المثبط للمناعة المناسب إلى تحسين النتائج بشكل كبير.
توضيح:
تم علاج هذه الحالة في مشفى القدس المدعوم من منظمة يداً بيد، من قبل الطبيب المقيم في اختصاص الأمراض الباطنة، الطبيب مصطفى أرملي، تحت إشراف الطبيب المشرف وسيم زكريا رئيس مجلس اختصاص الأمراض الداخلية في الهيئة السورية للاختصاصات الطبية سبومز.
المراجع
[1] F. Onen and N. Akkoc, “Epidemiology of Takayasu arteritis,” 2017. doi: 10.1016/j.lpm.2017.05.034.
[2] C. Sanchez-Alvarez, C. S. Crowson, M. J. Koster, and K. J. Warrington, “Prevalence of takayasu arteritis: A population-based study,” 2021. doi: 10.3899/jrheum.201463.
[3] S. Bhandari et al., “Pathophysiology, Diagnosis, and Management of Takayasu Arteritis: A Review of Current Advances,” Cureus, 2023, doi: 10.7759/cureus.42667.
[4] D. Hrisrova and S. Marchev, “Takayasu Arteritis – A Systematic Review,” 2019. doi: 10.2478/amb-2019-0033.
[5] P. C. Grayson et al., “2022 American College of Rheumatology/EULAR classification criteria for Takayasu arteritis,” Ann Rheum Dis, vol. 81, no. 12, 2022, doi: 10.1136/ard-2022-223482.
[6] M. M. Peter A Merkel, “Treatment of Takayasu arteritis,” UptoDate. 2022. Accessed: Aug. 02, 2024. [Online]. Available: https://www.uptodate.com/contents/treatment-of-takayasu-arteritis